
第四军医大学唐都医院骨科关节外科 医学博士、讲师、主治医师 。第1或通讯作者发表SCI收录论文6篇,主持国家自然科学基金面上课题1项,参编国内第一部“纳米刀”专著《肿瘤消融技术 不可逆性电穿孔》。主要研究方向:人工膝关节运动学肿瘤消融技术。
导读:
Stryker公司为旗下单半径膝关节假体请来了职业高尔夫选手Fred Funk宣传GetAroundKnee理念,Zimmer公司推出专题网页The Truth About a “Round Knee” 针锋相对。本文从旁观者角度,跳出利益的藩篱,从单半径股骨假体发展历史、理论优势及临床争论方面进行阐释,希望得出客观的结论。
目前常见的膝关节假体设计包括多半径及单半径两种(图1)

图1. 股骨假体多半径设计及单半径设计
传统的人工膝关节股骨假体大部分是多半径的设计。这种设计缘于1971年,Fick认为股骨后髁应该是多半径的,在屈曲过程中瞬间旋转中心形成类似“J”形曲线(图2)。多半径仍是目前主流的设计方案。
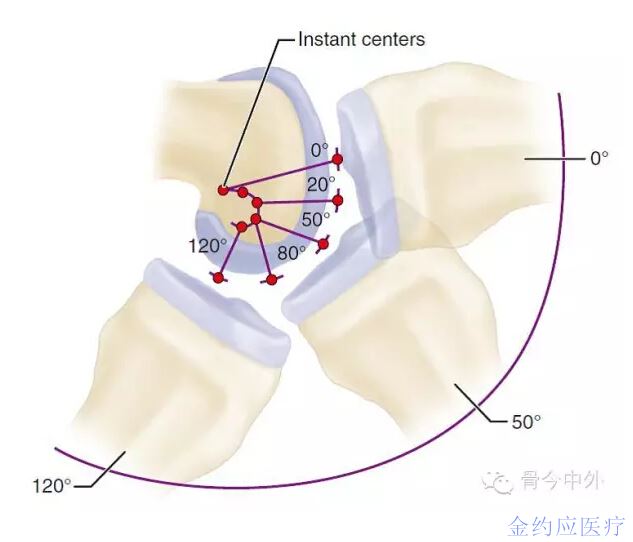
图2. 瞬间旋转中心类似“J”形曲线[1]
Donald G. Eckhoff 1993年研究发现股骨髁在实际屈伸轴上在10-120度可以认为是单半径的球形(图3)[2]。
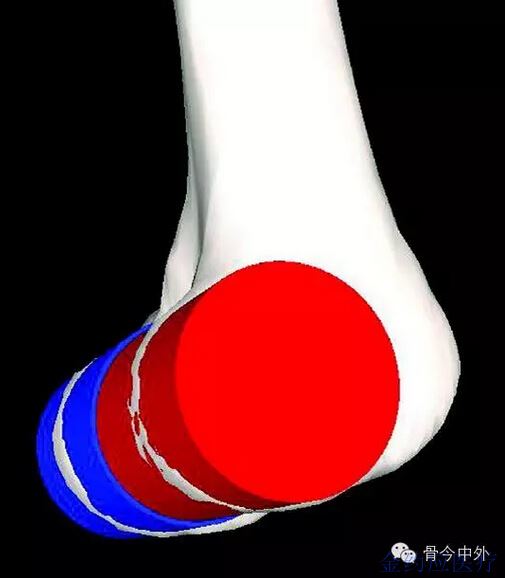
图3 [2]
史赛克(Strkyer)公司以此研究为基础开发出了单半径的假体,Scorpio人工膝关节假体于1996年上市。目前史赛克公司的单半径假体已发展3代,分别是Scorpio、ScorpioNRG和Triathlon。
股骨单半径设计主要的已通过实验证实的理论优势:
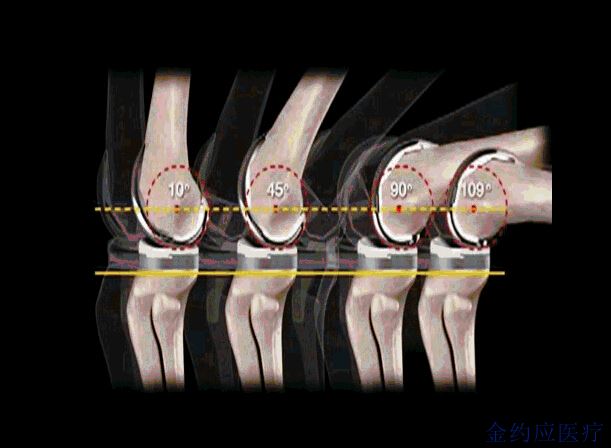
1、保证整个屈伸范围的稳定性,多个研究证实单半径的稳定性优于多半径设计的人工关节。
单半径设计保证了屈伸各角度的稳定性[3]:
2、避免股骨矛盾性的前移活动(theparadoxical anterior femoral movement)[4]
多半径设计股骨矛盾性的前移活动[3]:
股骨髁稳定后滚[3]:
3、增加了股四头肌力臂。减少了包括髌骨在内的伸膝装置的负荷,减少了伸膝时肌肉力量的要求,患者术后由坐位站起更为便利[5]。
单半径设计增加了股四头肌力臂[3]:
尽管单半径股骨假体有以上多个经实验证实的理论优势,但临床报导的结果仍存在争论。我们近期荟萃了两种设计的膝关节假体临床的报导,结论是除单半径假体活动度稍低外,无论从KSS膝关节评分、KSS功能评分、主动最大屈曲、被动最大屈曲、并发症及假体生存率都不存在差别[6]。
理论优势并没有得到临床验证可能的原因有:
1、理论上使用单半径假体可以保证整个屈伸过程的稳定性,避免中段不稳定(midrange instability)的发生,但实际调查发现两种设计并没有明显差别,Yercan认为中段不稳定的产生主要来源于假体安装角度及位置的偏差和术中不合适的软组织平衡[7]。所以使用单半径的股骨假体并不能保证膝关节在各个角度的稳定。
2、目前临床所用的评分系统敏感度不够。Jo在术中发现单半径膝术中稳定性更高[8],Gomez-Barrena报导了患者术后有更好的从坐位站起的能力[9],Larsen发现术后1年,使用单半径设计的患者的步态更好[10]。由于目前膝关节评分系统的不足,单半径设计膝关节假体优势并没有体现在在目前应用的评分系统中。
行文至此不知是否解开了您的疑惑?至少您应该了解了单半径及多半径股骨假体设计的历史,单半径股骨假体的理论优势及临床结果,但是有一个更重要的问题没有解决。有学者认为股骨髁是多半径,有的学者认为是单半径的,那么到底哪个是正确的呢?
其实产生这个问题的根源是由于观察角度的区别,(图4)通过通髁线观察,股骨髁是多半径的,通过膝关节屈伸轴(前后交叉韧带股骨髁起点连线)观察,股骨髁就是单半径的。苏轼曾有过“横看成岭侧成峰”的诗句,同样的山峰由于观察角度的区别呈现出不同的外观。单半径及多半径其实都是正确的。对于单半径设计的假体应该安装在FEA轴,多半径假体应该安装在TEA轴,由于目前膝关节置换手术多使用经典截骨,大部分手术医生会参考TEA轴(通髁线)完成关节置换手术,而FEA并不是实体轴,并不方便于手术使用,所以很难保证将单半径设计的假体安装于FEA轴,有学者认为这可能会影响膝关节稳定性[11]。所以对手术技术进行改进,开发适应单半径设计假体的手术器械及方式才能真正发挥单半径设计的优势。
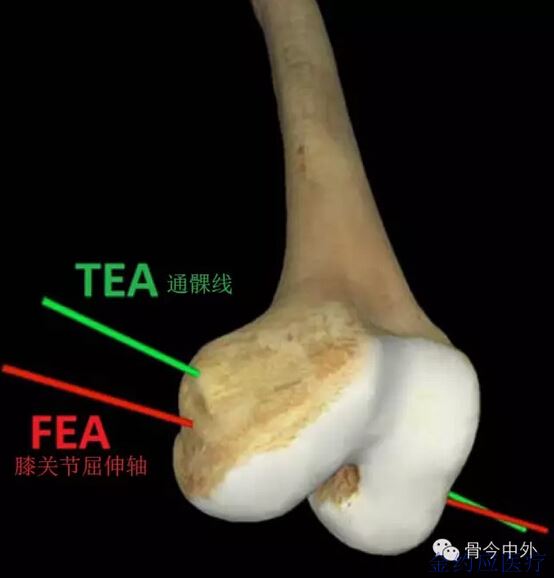
图4 股骨远端的两个轴[12]
单半径及多半径之争仍然没有结束,给患者无痛、稳定的关节是关节外科医生的追求,临床的需要基础研究的推动,但由于膝关节结构及关节运动学的研究复杂性,这一研究极为困难,需要与工科通力合作。最后一点呼吁,有兴趣医生、学者可以和我联系(leelieber@163.com),我们一起工作,推动对膝关节置换理论认识的深入。
参考文献
1. Canale ST, Beaty JH. Campbell's OperativeOrthopaedics: Elsevier Health Sciences; 2012.
2. Eckhoff DG, Bach JM, Spitzer VM, Reinig KD, Bagur MM, Baldini TH,et al. Three-dimensional morphology and kinematics of the distal part of thefemur viewed in virtual reality. The Journal of Bone & Joint Surgery.2003;85(suppl 4):97-104.
3. sightdigital.
4. Stoddard JE, Deehan DJ, Bull AM, McCaskie AW, Amis AA. Thekinematics and stability of single‐radius versus multi‐radius femoralcomponents related to Mid‐range instability after TKA. Journal of OrthopaedicResearch. 2013;31(1):53-8.
5. Wang H, Simpson KJ, Ferrara MS, Chamnongkich S, Kinsey T, MahoneyOM. Biomechanical differences exhibited during sit-to-stand between total kneearthroplasty designs of varying radii. The Journal of arthroplasty. 2006;21(8):1193-9.
6. Liu S, Long H, Zhang Y, Ma B, Li Z. Meta-Analysis of Outcomes ofa Single-Radius Versus Multi-Radius Femoral Design in Total Knee Arthroplasty.The Journal of arthroplasty. 2015.
7. Yercan HS, Selmi TAS, Sugun TS, Neyret P. Tibiofemoralinstability in primary total knee replacement: A review, Part 1: Basicprinciples and classification. The Knee. 2005;12(4):257-66.
8. Jo A-R, Song E-K, Lee K-B, Seo H-Y, Kim S-K, Seon J-K. AComparison of Stability and Clinical Outcomes in Single-Radius VersusMulti-Radius Femoral Design for Total Knee Arthroplasty. The Journal ofarthroplasty. 2014;29(12):2402-6.
9. Gómez-Barrena E, Fernandez-García C, Fernandez-Bravo A,Cutillas-Ruiz R, Bermejo-Fernandez G. Functional performance with asingle-radius femoral design total knee arthroplasty. Clinical Orthopaedics andRelated Research®. 2010;468(5):1214-20.
10. Larsen B, Jacofsky MC, Jacofsky DJ. Quantitative, ComparativeAssessment of Gait Between Single-Radius and Multi-Radius Total KneeArthroplasty Designs. The Journal of arthroplasty. 2015.
11. Mochizuki T, Sato T, Blaha JD, Tanifuji O, Kobayashi K, YamagiwaH, et al. The clinical epicondylar axis is not the functional flexion axis ofthe human knee. Journal of Orthopaedic Science. 2014;19(3):451-6.
12. Hancock CW, Winston MJ, Bach JM, Davidson BS, Eckhoff DG.Cylindrical axis, not epicondyles, approximates perpendicular to knee axes.Clinical Orthopaedics and Related Research®. 2013;471(7):2278-83.




